胶质瘤手术后复发令人恐惧,很多患者会疑惑胶质瘤术后为什么会复发?复发后又该如何治疗?恶性进展和辐射效应这两种情况通常会造成特别的诊断困难。在每种情况下,单独使用当前的成像模式通常无法区分替代诊断。因此,活检组织学评估和确认可能是必要的。
恶性进展
一种情况是低度恶性肿瘤再次生长。当低级别胶质瘤在治疗后重新生长时,大约有一半是非再生的,但是另外50%已经发展成更恶性的形式。分子分析揭示了这种进展的遗传关联。在影像学研究中,扩大低级别肿瘤通常与原始肿瘤相似。当发生分级进展时,新肿瘤也可能与旧肿瘤相似,是原肿瘤增强后。增强能很好地评估复发的可能性;低级别强化肿瘤复发的可能性是未增强肿瘤的6-8倍。较常见的是,以前未增强的胶质瘤中新的恶性生长增强,因此很容易识别。在一项研究中,只有30%(16/42)的低级别肿瘤在开始时增强,但92%(22/24)在复发时增强。偶尔,增大的恶性病灶可能不会增强。然而,在2-脱氧葡萄糖或11-C-蛋氨酸PET研究中,它可能表现为高代谢区域,或在动态MRI扫描上增强率增加,在双同位素、单光子发射计算机断层扫描(SPECT)上活性增强,或在磁共振波谱(MRS)上增加胆碱信号。每一种新方法的特异性在80%到90%之间。然而,通常,活检或切除后的组织学分析可以证实恶性转化。
辐射效应
导致诊断困难的二种情况是放射后肿瘤块再次增大。通常,计算机断层扫描和磁共振成像不能充分区分由辐射诱发的肿瘤增大引起的复发性肿瘤。通常只有大的、恶性的肿瘤生长得足够快,在放射过程中或放射过程完成后的3个月内才会明显增大。当这种情况发生时,预后特别差。
胶质瘤术后复发的原因
在手术和可能的放疗和化疗后,脑肿瘤的重新生长表明这些疗法不能将肿瘤块减小到允许其被患者免疫系统根除的大小和细胞数量。失败是由许多因素造成的,这些因素限制了每种疗法的疗效。
手术后复发
手术可能会因为解剖考虑、病理特征或判断或技术错误而失败。关键结构的参与可能会限制较初的切除:神经胶质瘤对视神经通路、间脑、内囊、脑干或功能皮层的参与通常会妨碍完全切除。尽管切除了全部肉眼可见肿瘤,但如果邻近区域有显微镜下的浸润,则可能发生肿瘤复发结构。即使是低级别的脑胶质瘤通常也是浸润性的。间变性星形细胞瘤具有广泛的侵袭性。最后,判断失误,如术前低估了可顺利切除的肿瘤的数量或术中未能切除目标肿瘤,导致潜在的可切除肿瘤成为再生病灶。
放射后复发
放射治疗可能会因靶向性不足、耐受剂量利用不足或肿瘤细胞的放射抗性而失败。接近关键的解剖结构也会限制较大允许辐射剂量。此外,影像学异常与肿瘤范围之间的相关性不完全。病理学研究表明,在恶性胶质瘤的CT低密度区和MRI T2高密度区,甚至更远处,均可发现单个肿瘤细胞。对于每一个单独的病例,恶性神经胶质瘤的造影增强边缘对大脑的侵犯程度尚不完全清楚。这种损伤的照射野大小的选择是困难的,既依赖于肿瘤边界的精确描绘,也依赖于靶体积和容许剂量之间的权衡。如果肿瘤周围没有足够的组织环来适应成像不确定性和技术错误,可能会导致肿瘤细胞未被完全照射。
即使周围浸润性脑组织耐受的较大剂量被释放,肿瘤细胞仍可存活。低氧、不增殖细胞和肿瘤干细胞特别耐辐射;随着时间的推移或治疗后生理条件的变化,细胞重新进入细胞周期允许增殖,导致临床上明显的肿瘤复发。对失败模式的分析表明,即使光子辐射的较大耐受剂量为70至80 Gy,几乎全部恶性星形细胞瘤都在中心失败。胶质母细胞瘤根治性切除术后高剂量分次质子照射的研究表明:80-90gy的剂量足以防止肿瘤再生;在这个高剂量范围之外,肿瘤再生,通常在接受60-70gy的区域;扩大高剂量体积以包括更多的外围区域可能会导致不可接受的高水平的症状性辐射相关坏死。
化疗后复发
由于药物输送不足、毒性或细胞耐药性,化疗失败。血脑屏障在肿瘤的造影增强区不足,但周围的大脑通常有完整的血脑屏障;因此,脂不溶性药物对肿瘤细胞浸润外周区域的途径是有限的。药物疗效与神经毒性、骨髓控制、肺损伤和胃肠道副作用之间的差距通常很小。非循环细胞和肿瘤干细胞对细胞周期特异性药物具有耐药性,潜在的脆弱细胞通常会迅速发展出对化疗药物具有耐药性的生化手段。
即使这些疗法减轻了肿瘤负担,化疗和肿瘤分泌的免疫功能拮抗因子(如IL-10、腺素E2和转化生长因子(TGF)-β2)及其凋亡诱导分子(如Fas配体(FasL)和半乳糖凝集素-1)的表达也可能使患者的免疫反应无效。多模式治疗的每一个组成部分的每一个局限性都可能导致阻止肿瘤再生的失败。在肿瘤复发时,考虑这些失败的原因对于评估预后和选择后续治疗至关重要。
复发性恶性胶质瘤的治疗
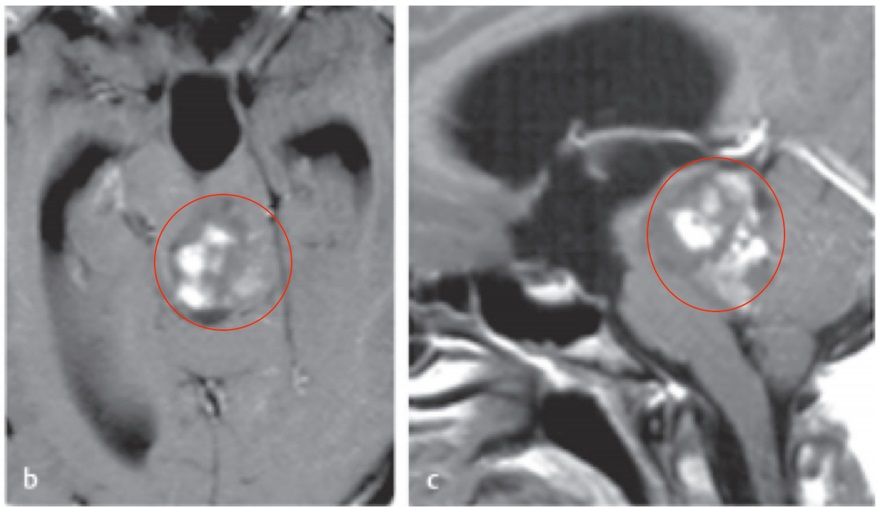
选择复发性胶质瘤的治疗方法需考虑肿瘤的当前和以前的组织学、以前的治疗方法、位置、患者的年龄、医学和神经系统状况以及偏好。如病理学上诊断为低级别脑胶质瘤(图2),应行开颅手术或病理切片检查。如果肿瘤仍处于低度,且大部分病变可切除而无明显的神经功能缺损,则应将其切除;如果先前的照射剂量明显低于较大耐受剂量,则应分批放疗肿瘤床和周围区域。一次放疗后的间隔时间越长,复发时可顺利给予的剂量就越高。如果肿瘤无法通过手术治疗,则应单独进行放射治疗。如果先前以较大耐受剂量照射的低级别肿瘤复发为低级别胶质瘤,应尽可能切除。如果无法接近,立体定向放射是一个有吸引力的选择。
外科手术
如果低度恶性肿瘤复发为高度恶性肿瘤,或者如果高度恶性肿瘤复发,如果患者的Karnofsky评分至少为70,并且可以切除全部或几乎全部的增强对比的肿瘤,或者如果肿瘤块引起的神经症状可以通过缩小而减轻,则应尝试再次手术。切除肿瘤可以通过减轻神经功能缺损或减少类固醇剂量来好转患者的生活质量。它还可以通过减轻肿瘤负担和好转对放疗、化疗、免疫疗法或生物疗法的反应来延长生存期。
放射治疗
如果之前没有对肿瘤进行过放疗,则应对肿瘤床及其环形边缘进行局部放疗。即使较初使用了放射治疗,在复发时也是一种选择,但是常规分割和体积的标准指南允许的剂量不可能高到足以合适。其他可能性包括高度共形的常规分割放射治疗(例如,IMRT、强度调制放射治疗)、大分割立体定向放射治疗、间质性近距离放射治疗和立体定向放射外科。在一项研究中,在中位时间为38个月(范围为9-234个月)时,使用高度共形远距放射疗法对复发性胶质瘤进行再放射治疗(平均再放射剂量为38 Gy,范围为30.6-59.4 Gy),在三分之二的患者中产生了影像学稳定性或消退和神经功能好转。在另一项研究中,10名接受调强放射治疗(每日剂量为5 Gy,总中位剂量为30 Gy)的复发性恶性胶质瘤患者显示,从治疗开始,总中位生存期为10.1个月,1年和2年生存率分别为50%和33%。
化学疗法
浸润性胶质瘤的化疗在诊断和复发时通常是有价值的。替莫唑胺(TMZ,替莫达尔),一种口服脱氧核糖核酸甲基化剂,具有有益的毒性简介优于先前的替代静脉烷化剂,如BCNU和CCNU,已成为药物的选择。TMZ适用于那些在初次就诊时未接受化疗的低度恶性肿瘤;一项研究报告的回复率为47%。如果尽管TMZ,肿瘤复发,可给予TMZ延长给药方案或单独使用CCNU、PCV、单独使用贝伐单抗(Avastin)或贝伐单抗联合其他药物(如伊立替康)的策略。
相关阅读:恶性脑肿瘤术后复发,LITT避免二次开颅,术后一年半未见复发
胶质瘤复发的一线治疗方案仍是手术。能长期生存的胶质瘤患者的成功经验,大多满足二个主要条件:1、规范化的治疗;2、良好的心理状态。对于复发的胶质瘤患者,治疗的作用已经不如初发的时候,那坚强的意志就更加重要了。患者朋友需谨记:在有机会的时候争取较大的治疗机会;在命运注定的时候,走好最后一段路。
- 文章标题:胶质瘤手术后为什么会复发?胶质瘤复发后如何治疗?
- 更新时间:2021-03-30 16:21:40

 400-029-0925
400-029-0925