1985年,国际神外巨匠kawase教授用经岩入路处理下基地动脉动脉瘤时,首次提出kawase入路,因为已经没有任何一种手术入路可以到达这个地方。Kawase教授将这个入路发表在国际期刊上,国际上就以他的名字命名为Kawase入路(经岩骨前入路),一直沿用到今天,挽救了大量病人的生命。
1999年,Kawase教授等发表论文《Anterior transpetrosal approach to the prepontine epidermoids经岩骨前入路处理脑桥前表皮样囊肿》。从1986年到1999年间,他们采用经岩骨前入路为9名脑桥前表皮样囊肿延伸至双侧脑池或单侧中颅窝的患者进行了手术。在论文中,Kawase教授报告了经岩骨前入路的手术结果和并发症,并与先前报道的入路进行比较,以讨论该入路的有效性。


表皮样囊肿虽然是生长缓慢的良性肿瘤,但报道称,在首次手术中肿瘤切除不全后,一些病例需要多次手术。这些病例强调了首次手术的重要性。完全切除被认为是理想的,但强行切除会导致术后并发症加重,因为肿瘤包膜通常紧密粘附于重要结构,如血管、颅神经和脑干。
研究细节,1999年之前这9名患者手术情况如何
评估了9名患者,7名男性和2名女性,平均年龄45岁(范围31至61岁)(表1)。肿瘤延伸至双侧脑池4例,延伸至单侧中颅窝5例。术前症状包括单侧三叉神经痛、听力障碍、步态障碍、复视、面部感觉减退、面肌痉挛和吞咽困难。最常见的神经体征是单侧三叉神经功能障碍。
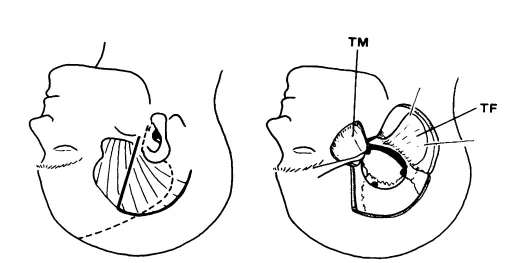
图1.经岩骨前入路的皮肤切口和开颅位置。虚线表示经岩骨前入路联合颧骨入路的皮肤切口。TM=颞肌;TF=颞筋膜。
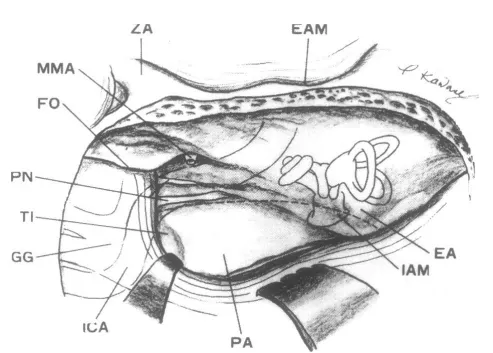
图2.经岩骨前入路显露的右侧岩骨手术解剖。虚线表示骨质切除区域。此区域无重要结构。在有效听力已丧失的病例中,可以磨除迷路和乳突气房以扩大手术视野。ZA=颧弓;EAM=外耳道;FO=卵圆孔;MMA=脑膜中动脉;ICA=颈内动脉;EA=弓状隆起;PN=岩浅大神经和岩浅小神经;G.G.=Gasserian神经节;PA=岩尖。
所有肿瘤均被完全切除,但紧密粘连于脑干、颅神经和血管的包膜除外(图3)。所有病例的穿支动脉和颅神经均得以保留。三叉神经痛、面肌痉挛和吞咽困难消失,但复视仅在3例中有1例改善,面部感觉减退在所有病例中均无变化。无术后死亡病例。4例出现新的外展神经麻痹,3例出现术后脑脊液漏,但这些症状后来均消失。1例发生术后化学性脑膜炎,后来需要脑室分流术治疗脑积水。术后平均随访5.7年,未发现任何肿瘤增大。
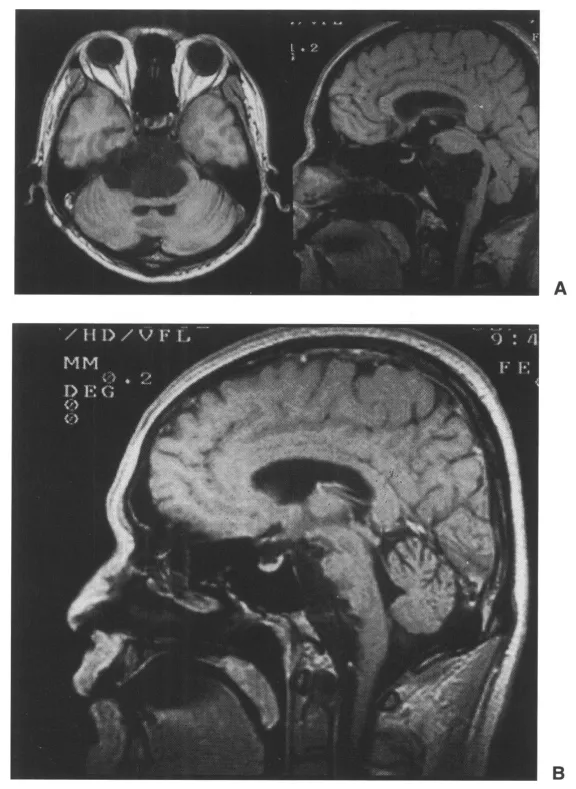
图3.病例6的增强T1加权图像。该患者在此次手术前5年曾接受枕下入路手术。由于无听力障碍主诉,仅切除了岩尖(A)。术后一年拍摄的T1加权图像(B)。除紧密粘连于颅神经的包膜外,肿瘤被完全切除。
基于我们的经验,我们认为,对于主要位于脑桥前池并延伸至双侧脑池或单侧中颅窝的表皮样囊肿,经岩骨前入路比乳突后枕下入路更有用。
Kawase教授研究分享Kawase入路手术细节
由于表皮样囊肿生长时常常包裹重要的血管(包括穿支动脉)和颅神经,或其包膜紧密粘连于这些重要结构,强行切除会导致术后并发症加重。然而,许多报告指出,尽管肿瘤生长缓慢,切除不全仍会导致肿瘤复发,并且残瘤中的胆固醇和角蛋白流入脑脊液会引起化学性脑膜炎。此外,在发生化学性脑膜炎的病例中,肿瘤与周围结构的粘连更严重,再次手术也更困难。因此,我们认为,表皮样囊肿的手术目的应是尽可能完全地切除肿瘤和肿瘤包膜,但紧密粘连于神经和血管的部位除外。为此,为肿瘤部位选择合适的手术入路更为重要。Yasargil教授评论说,随着肿瘤切除的进行,会形成一个人工手术通道,因此即使是延伸从小脑脑桥角到鞍旁池的大肿瘤,也可以通过外侧乳突后枕下开颅术进行根治性切除。然而,通过枕下入路很难切除延伸至脑桥前部,特别是对侧脑池的肿瘤,并且如果不切除岩尖,也无法切除延伸入Meckel囊的肿瘤。经岩骨前入路通过切除岩尖并到达脑桥前外侧,可以直接观察颅神经、基底动脉及其穿支动脉,这有助于在此部位切除肿瘤,防止不可逆的损伤。此外,该入路通过打开Meckel囊来移动三叉神经,从而可以切除延伸入Meckel囊和Gasserian神经节后方的肿瘤,并且具有不牺牲听力的优势(图4)。
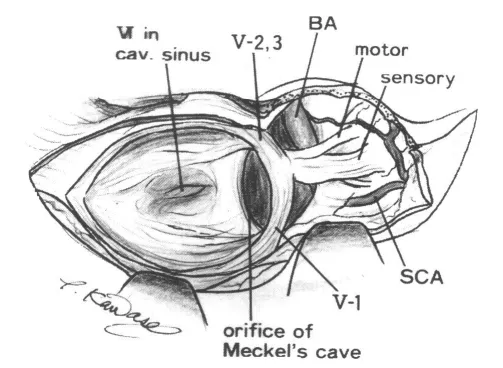
图4.经岩骨前入路切除肿瘤后的手术示意图(病例7)。此肿瘤延伸入Meckel囊。
相关病例中,肿瘤巨大,压迫了脑干的整个宽度,采用此入路无法到达内听道尾侧进展的部分(图5)。然而,在此类病例中,有效听力通常术前已丧失,因此除了切除岩尖外,还可以通过切除迷路和乳突气房将手术视野扩大至延髓前外侧,并可以切除直至颈静脉孔的肿瘤(图6)。
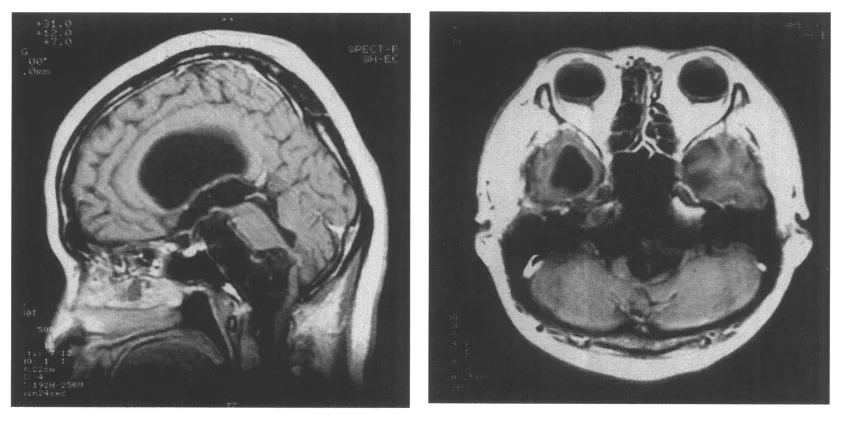
图5.病例8的增强T1加权图像。肿瘤向枕骨大孔方向延伸。由于该患者术前已丧失有效听力,岩骨被广泛切除。
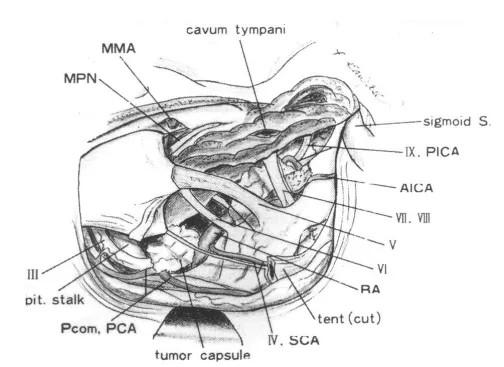
图6.联合切除迷路和乳突气房后切除肿瘤的手术示意图(病例8)。显示了从动眼神经到舌咽神经以及对侧外展神经的宽阔视野。MPN=岩浅大神经;MMA=脑膜中动脉;PICA=小脑后下动脉;AICA=小脑前下动脉;BA=基底动脉;SCA=小脑上动脉;PCA=小脑后动脉。
9名患者中4名术后出现新的外展神经麻痹,但所有病例均在术后6个月内自行消失。我们的手术入路并非没有术后脑脊液漏的风险,这与岩骨切除有关,事实上我们也经历过此并发症。然而,此并发症仅通过卧床休息1周就消失了。因此,我们认为,通过术中使用纤维蛋白胶覆盖带蒂颞筋膜覆盖骨缺损,以及术后卧床休息几天,可以预防这种风险。
许多先前的报告描述,通过单一的乳突后入路可以根治性切除向上延伸至幕上的小脑脑桥角表皮样囊肿,并且仅在显著延伸至幕上的患者中,才需要联合入路或分期手术。然而,此观点是基于小脑脑桥角表皮样囊肿延伸不超过中线,并且通常不侵犯对侧蛛网膜下腔的前提。基于我们的经验,我们得出结论,对于主要位于脑桥前池并延伸至双侧脑池或单侧中颅窝的表皮样囊肿,经岩骨前入路比乳突后枕下入路更有用。该入路在有效听力丧失患者中的尾侧界限是颈静脉孔水平。因此,已向尾侧延伸至枕骨大孔的肿瘤应通过联合入路或分期手术切除。
- 文章标题:INC神外大咖之路:1999年,Kawase入路如何为脑桥前肿瘤手术开辟安全新通路?
- 更新时间:2026-05-08 10:11:42

 400-029-0925
400-029-0925