"医生,这个位置能手术吗?"
查出鞍区肿瘤,手术风险成为担心的问题。
这个问题的背后,藏着深深的恐惧:大脑深处、颅底正中,小小的区域密集分布着垂体、视神经、视交叉、下丘脑、海绵窦,以及颈内动脉、大脑前动脉等关键的神经血管结构。
手术稍有不慎,带来的可能是患者终生的失明、失忆、激素依赖,严重乃至生命威胁。
安娜的噩梦,视力悄悄消失的三个月
安娜,她注意到视力在3个月内持续下降,速度明显快于普通近视。她起初以为是用眼过度,直到越来越模糊,才就医检查,发现鞍区肿瘤。
鞍区,为什么是神经外科的"险峻禁区"?
要理解鞍区手术的风险,首先要理解这片区域有多么"寸土必争"。
鞍区位于颅底正中,因形状酷似马鞍而得名。它的面积极小,却如同一座超级枢纽,高度密集地"驻扎"着非常关键的颅内结构——
垂体,人体重要的内分泌腺,调控生长激素、甲状腺激素、肾上腺皮质激素、性激素等一系列激素分泌;
垂体柄,连接垂体与下丘脑的纤细通道,一旦损伤,垂体功能将永久丧失;视交叉,两侧视神经在此交汇,任何压迫或损伤都直接威胁视力;
下丘脑,控制体温、睡眠、食欲、内分泌的高级中枢;
海绵窦,两侧各一,内有颈内动脉穿行,还密布着控制眼球运动的第三、四、六对颅神经;颈内动脉,大脑前循环的主干动脉,损伤即意味着灾难性出血。
这些结构彼此紧密交织,共同维系着一个人的视觉、内分泌、意识和生命。
垂体细胞瘤又是什么病?和垂体瘤有什么关系?
垂体细胞瘤与垂体瘤是两种起源、性质和治疗策略完全不同的疾病,其核心区别在于组织来源与生物学行为。
垂体瘤源于腺垂体的内分泌细胞,是常见的鞍区肿瘤,属于神经内分泌肿瘤。它可根据激素分泌状态分为功能性(如泌乳素瘤、生长激素瘤)和无功能性,肿瘤通常生长缓慢,但有侵袭性生长的潜能,主要通过药物治疗、手术切除和放疗进行管理。
垂体细胞瘤则是一种极为罕见的低级别胶质肿瘤,起源于神经垂体的胶质细胞,属于中枢神经系统肿瘤。它通常为良性、生长缓慢的非功能性肿瘤,临床表现主要为占位效应引起的视力视野缺损和垂体功能低下。手术全切是根治的主要手段,对放疗和化疗不敏感。
在所有鞍区肿瘤中,垂体细胞瘤又有着独特的难度叠加。
第一重难度:高度血管化。与大多数良性颅内肿瘤不同,垂体细胞瘤具有极丰富的血供——这意味着一旦术中切入肿瘤,出血可能在瞬间失控。在确诊之前,影像上很难预判这一特性,往往要等到术中才能发现"打开了一个会大量出血的病灶",这极有可能迫使手术被迫中止,甚至危及生命。
第二重难度:与周围结构粘连严重。垂体细胞瘤常与垂体柄、视交叉、下丘脑甚至大脑前动脉紧密粘连。肿瘤和周围正常组织之间的界限往往模糊不清,强行分离极易造成出血或神经功能损伤。
第三重难度:位置高度特殊。肿瘤通常位于垂体漏斗后方,被穿孔血管包围,且视交叉往往已因肿瘤压迫而移位、变薄。这意味着手术必须从极其精准的角度进入,才能在不损伤视神经的前提下触达肿瘤。
第四重难度:手术入路的两难抉择。目前常用的鞍区手术入路是内镜经鼻入路(EEA)——创伤小、视野直接,是垂体腺瘤的主流方案。然而,对于垂体细胞瘤而言,EEA可能会对向下丘脑和视交叉供血的穿孔血管造成严重损伤。入路的选择,直接决定患者的预后。
INC福洛里希教授,如何"定制"手术策略?
安娜的主刀医生,是INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(福洛里希教授)。
在鞍区肿瘤领域,福教授是国际公认的权威。面对安娜复杂的病情,他没有套用任何标准流程,而是为她量身制定了一套"定制化"的手术策略。
挑战一:肿瘤与垂体、视神经粘连严重
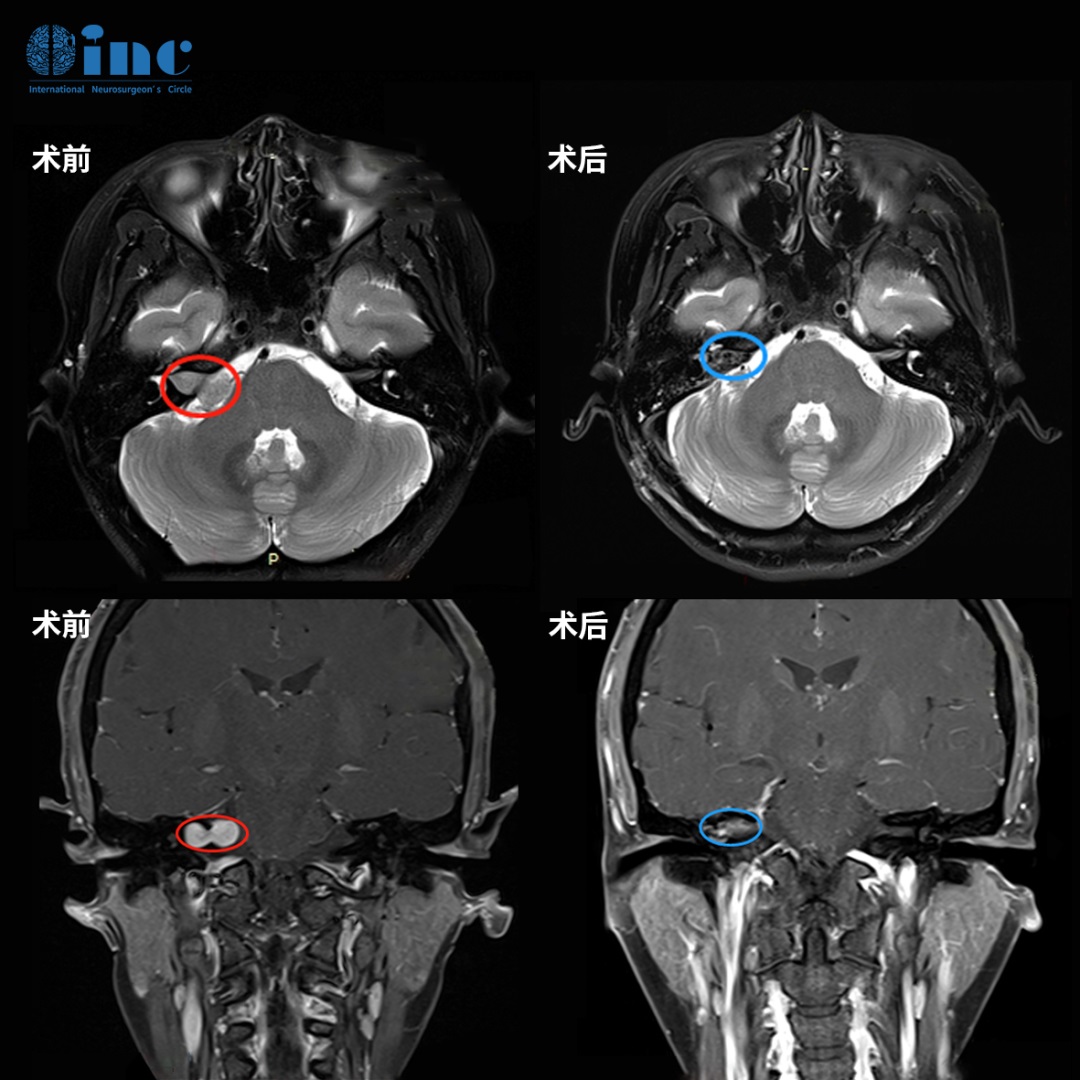
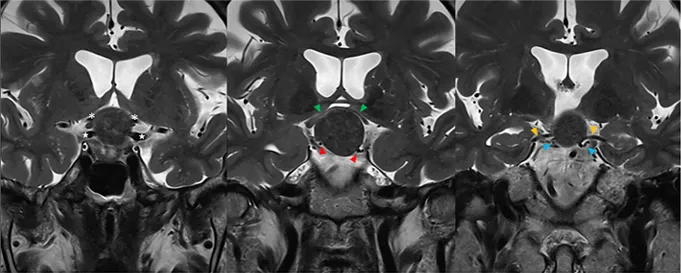
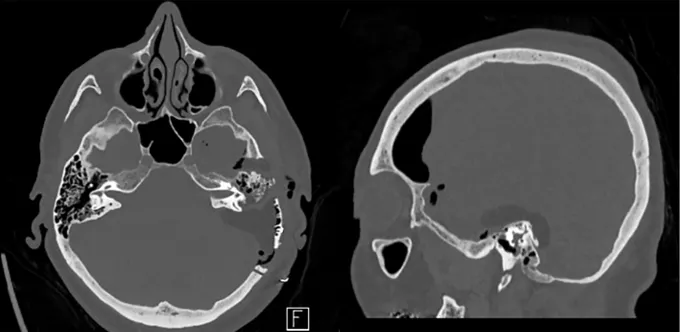
MRI显示,安娜的肿瘤呈球形,占据垂体漏斗后部及鞍上间隙,与垂体柄和正常垂体组织紧密相邻(黄色箭头)。

视交叉(绿色箭头)已因肿瘤压迫而明显移位、变薄,动眼神经(蓝色箭头)同样受到牵拉。肿瘤还与颈内动脉(白色星号)、后交通动脉(红色箭头)、大脑前动脉(白色星号)和大脑后动脉(黄色箭头)紧密粘连,术中剥离难度极大,稍有不慎即可能引发大出血。
福教授的决策:放弃经鼻内镜入路,选择经后岩骨入路。
这一入路最初由Hakuba等人于1985年提出,用于颅咽管瘤的手术治疗。由于垂体细胞瘤与垂体漏斗部的颅咽管瘤在解剖位置上高度相似,这一入路可以提供从后到前、从下到上、从外侧到内侧的手术视野,直接观察肿瘤与周围关键结构的关系,有助于从垂体柄后方进入,最大程度保留垂体功能,同时增强对穿孔血管的可视化控制。此外,该入路脑脊液漏的风险也相对有限。
值得注意的是,福教授在手术前就明确了一个核心原则:手术的首要目标是患者的预后,而非追求全切。为了保护垂体柄和视交叉,他有意在两者旁边留下了薄薄的肿瘤残留——这个决定,是在术前便已深思熟虑的权衡,而非术中的无奈妥协。
挑战二:肿瘤血供丰富,术中出血风险极高
针对垂体细胞瘤高度血管化的已知特性,福教授在手术前专门安排了DSA(数字减影血管造影)检查,精准定位了肿瘤的供血动脉——主要来自左侧垂体上动脉(黄色箭头)。
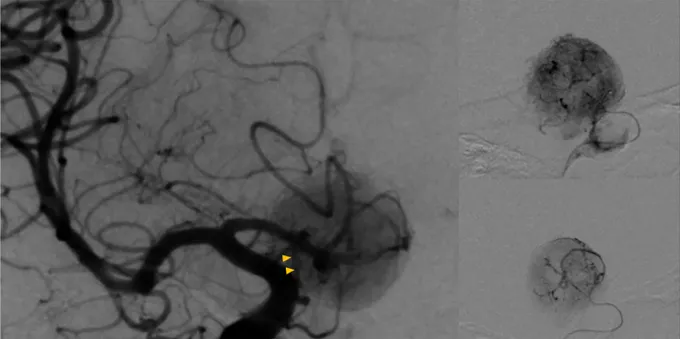
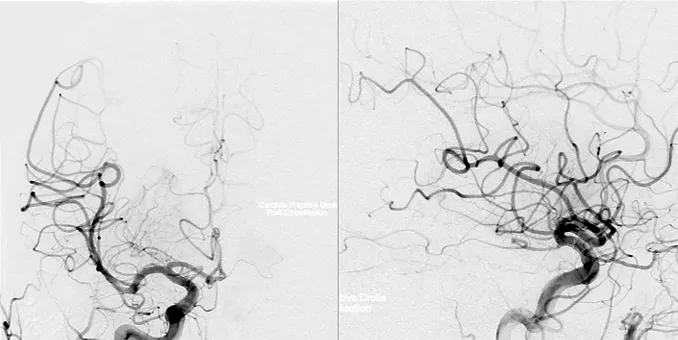
福教授的决策:术前进行血管栓塞,切断肿瘤的主要血供。
栓塞后的血管造影显示,肿瘤供血动脉重建率达90%,线圈在垂体上动脉内清晰可见。这一步骤为后续手术奠定了安全基础——术中未出现任何出血及并发症。
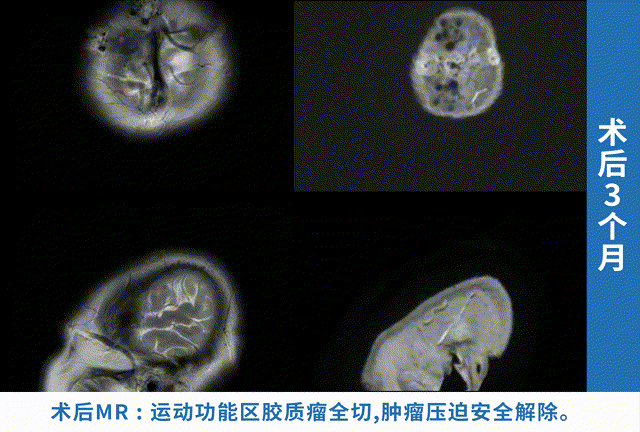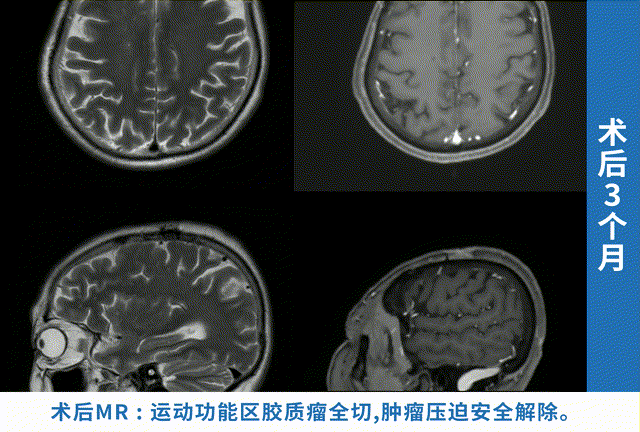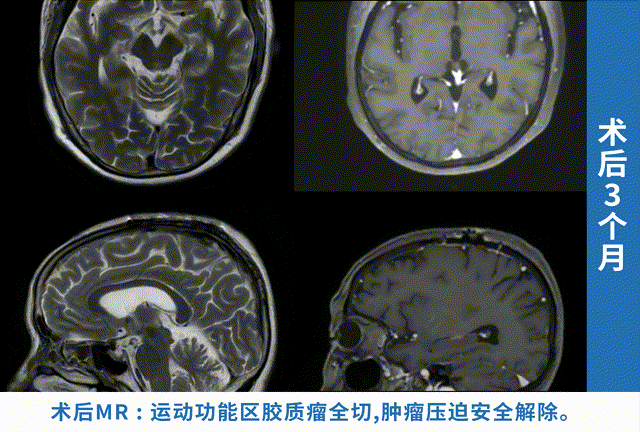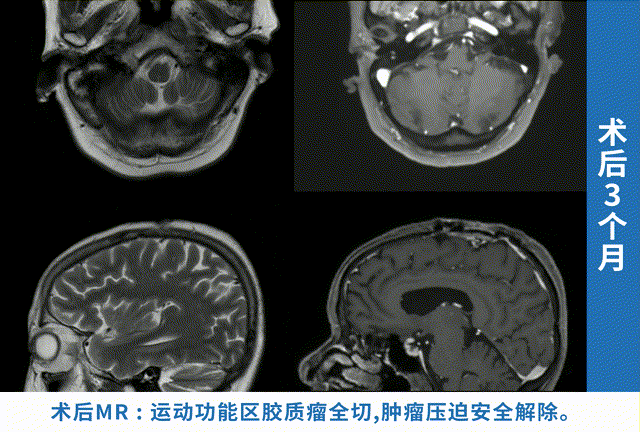
手术结果,肿瘤切除,功能完好,一周出院
在这套精密策略的支撑下,手术进行得异常顺利。
福教授沿着肿瘤边界,在垂体柄和视交叉旁留下薄层残余后,将肿瘤主体安全切除。整个过程中,没有一次意外出血,没有一根神经受到损伤。
安娜的预后令人振奋:手术后无新发神经功能障碍,无内分泌功能损伤,一周后顺利出院。组织病理学结果最终证实了垂体细胞瘤的诊断。
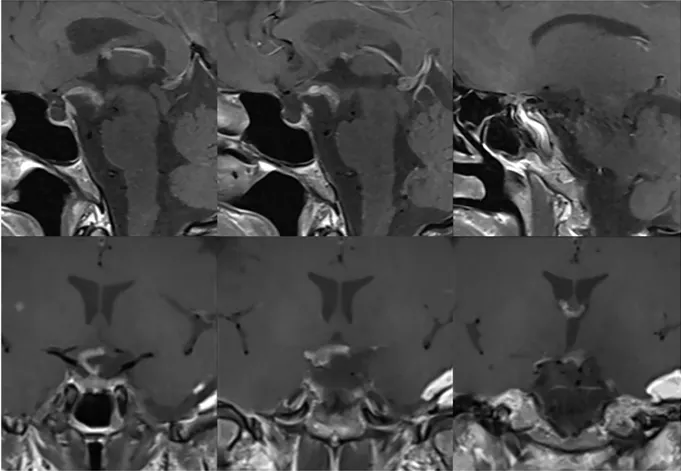
术后6个月随访,影像显示残余肿瘤无任何生长迹象。安娜的视力逐渐恢复,又能清晰地看见这个世界了。
如何评估手术,"做还是不做"?
手术不是"能不能做"的非此即彼,而是"怎么做才能最大化获益、最小化风险"的精密计算。
对于鞍区肿瘤,经验丰富的神经外科医生会系统评估以下维度:
症状进展速度:视力下降是否持续恶化?内分泌功能是否已经受损?肿瘤对关键结构的压迫,是否已经不可等待?——这决定了手术的紧迫程度。
肿瘤的解剖关系:肿瘤与垂体柄、视交叉、颈内动脉的距离和粘连程度,直接决定手术的可行性和策略选择。
肿瘤的血供特性:对于高度血管化的肿瘤,是否需要术前栓塞?能否安全切入?这是术前必须明确的问题。
全切vs近全切的权衡:对于与关键结构紧密粘连的肿瘤,追求全切可能意味着永久性神经功能损伤。有时,有意识地保留薄层残余,正是对患者负责任的选择——残余肿瘤可通过后续放射外科治疗控制,而功能一旦损失,则难以挽回。
术者的经验与技术储备:鞍区手术,极度依赖术者对颅底解剖的精深理解和长期手术经验的积累。经后岩骨入路等高难度术式,对于许多神经外科医生而言存在陡峭的学习曲线。这也是为什么众多复杂鞍区肿瘤患者纠结手术的原因。
写在最后
鞍区手术的"危险",从来不是一个非黑即白的答案。
它危险,是因为那片区域承载着太多不可失去的东西。但它也因此更需要精湛的技术、精密的策略,和清醒的临床判断——知道哪些必须切除,哪些必须保留,哪些风险可以通过术前布局来化解。
面对这样的高风险手术,选择什么样的医生、在什么样的医疗团队中接受治疗,往往比肿瘤本身更能决定最终的命运走向。
- 文章标题:全切与保功能只能二选一?粘连严重、血供丰富的鞍区肿瘤,国际大咖如何精准切除?
- 更新时间:2026-04-01 10:10:11

 400-029-0925
400-029-0925